Antibiotikum
Antibiotika sind Medikamente, die Bakterien entweder abtöten (durch die Zerstörung der Zellwände) oder aber in der Vermehrung hemmen. Gegen viral bedingte Erkrankungen wie z.B. bei Erkältungskrankheiten ist ein Antibiotikum wirkungslos und sogar kontraproduktiv.
Bei bakteriellen Infektionskrankheiten mit zu erwartenden schweren Verläufen wie
Meningitis, Scharlach oder Lungenentzündungen ist der Einsatz sinnvoll und notwendig,
allerdings können die Antibiotika nicht zwischen "guten" und "schlechten"
Bakterien unterscheiden. Somit fallen auch nützliche Darmbakterien der
Antibiotikumbehandlung zum Opfer. Pilze, allen voran Candida-Pilze, können
sich somit ungehindert ausbreiten und die freien Bereich einnehmen. Folge
ist eine gestörte Darmschleimhautflora und damit einhergehende Befunde wie
Bauchschmerzen, Durchfall, Pilzerkrankungen,
Nahrungsmittelunverträglichkeiten oder allergische Erscheinungen. Da über
70% der Immunabwehr im Darm angesiedelt ist und die Stimulation der
immunbildenden Zellen über Darmbakterien erfolgt, kann eine Antibiose eine
weitere Infektanfälligkeit nach sich ziehen.
Daher ist es wichtig, im Anschluss an eine Behandlung mit Antibiotika die Darmschleimhaut wieder mit den "guten" Darmbakterien (überwiegend Bifidobakterien und Lactobazillen) zu besiedeln.
Zellwandfreie Formen (CWD-cell wall defincient forms) können unter bestimmten Bedingungen nach einer Antibiotikum Behandlung im Körper weiterhin existieren, da bei der Behandlung nur die Zellwand des Bakteriums zerstörd wird. Bakterienbestandteile können so im Körper weiterhin existieren und für ein chronisches Geschehen sorgen. Für das Immunsystem sind diese CWD nicht erkennbar, da die Zellwand fehlt. Um dem Körper die Fähigkeit zur Erkennung der CWD zu geben, müssen den Immunzellen Teile der fehlenden Zellwand präsentiert werden.
Daher ist es wichtig, im Anschluss an eine Behandlung mit Antibiotika die Darmschleimhaut wieder mit den "guten" Darmbakterien (überwiegend Bifidobakterien und Lactobazillen) zu besiedeln.
Zellwandfreie Formen (CWD-cell wall defincient forms) können unter bestimmten Bedingungen nach einer Antibiotikum Behandlung im Körper weiterhin existieren, da bei der Behandlung nur die Zellwand des Bakteriums zerstörd wird. Bakterienbestandteile können so im Körper weiterhin existieren und für ein chronisches Geschehen sorgen. Für das Immunsystem sind diese CWD nicht erkennbar, da die Zellwand fehlt. Um dem Körper die Fähigkeit zur Erkennung der CWD zu geben, müssen den Immunzellen Teile der fehlenden Zellwand präsentiert werden.
Wesentliche Bausteine für eine gesunde Kindheit
optimale Darmflora / Darmsanierung
Im Darm leben mehr als 400 verschiedene Bakterienstämme. Diese unterschiedlichen Mikroorganismen werden als Darmflora bezeichnet.
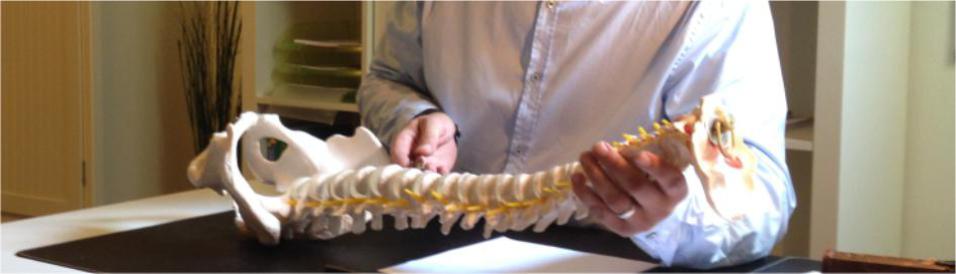
mehrKörperstatik / Chiropraktik für Kinder
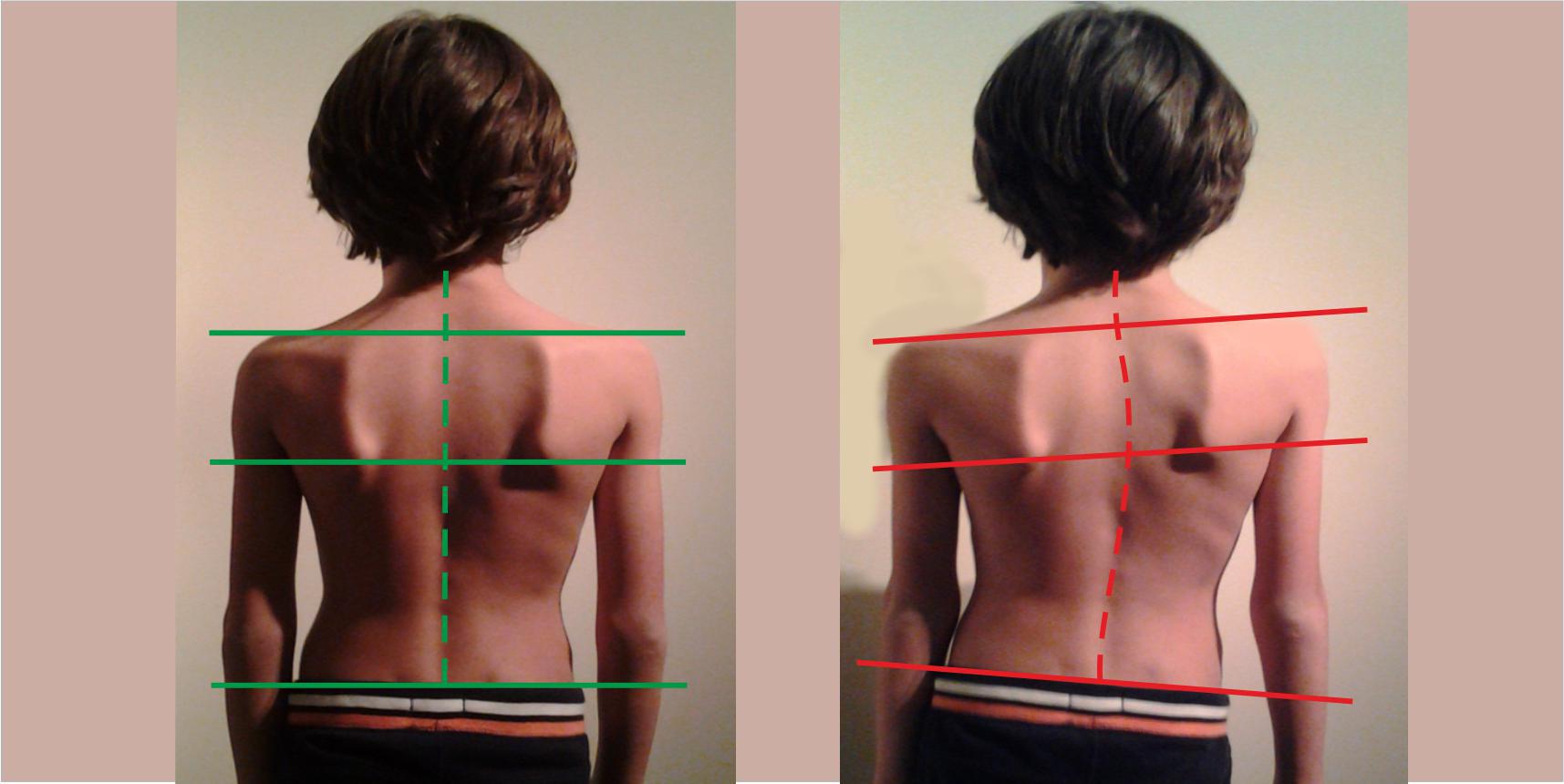
Aus Wirbelfehlstellungen können vielfältige Beschwerdebilder entstehen wie z.B. Kopfschmerz, Aufmerksamkeitsstörungen (ADHS), Hörprobleme...
mehrWissenswertes / Links

Hier finden Sie weitere Informationen zu Themen Lebensmittel Unverträglichkeiten, ADHS, Allergien Neurodermitis, Infektanfälligkeit....
mehr
Copyright © 2014
Immo Kiehne Impressum